Diabetická neuropatie– specifická léze periferního nervového systému způsobená dysmetabolickými procesy u diabetes mellitus. Diabetická neuropatie se projevuje poruchou citlivosti (parestézie, necitlivost končetin), autonomní dysfunkcí (tachykardie, hypotenze, dysfagie, průjem, anhidróza), urogenitálními poruchami atd. U diabetické neuropatie je funkce endokrinního, nervového, srdečního, trávicího a vyšetřuje se močové ústrojí. Léčba zahrnuje inzulínovou terapii, použití neurotropních léků, antioxidantů, symptomatickou terapii, akupunkturu, fyzikální terapii, cvičební terapii.
Obecná informace
Diabetická neuropatie je jednou z nejčastějších komplikací diabetes mellitus, zjištěna u 30–50 % pacientů. O diabetické neuropatii se říká, že se vyskytuje, když existují známky poškození periferních nervů u lidí s diabetes mellitus a jiné příčiny dysfunkce nervového systému byly vyloučeny. Diabetická neuropatie je charakterizována poruchou nervového vedení, citlivosti a poruchami somatického a/nebo autonomního nervového systému. Vzhledem k četnosti klinických projevů se s diabetickou neuropatií musí potýkat specialisté v oboru endokrinologie, neurologie, gastroenterologie a podiatrie.
Příčiny
Diabetická neuropatie označuje metabolické polyneuropatie. Zvláštní roli v patogenezi diabetické neuropatie mají neurovaskulární faktory - mikroangiopatie, které narušují prokrvení nervů. Mnohočetné metabolické poruchy, které se vyvíjejí na tomto pozadí, nakonec vedou k otoku nervové tkáně, narušení metabolických procesů v nervových vláknech, narušení vedení nervových vzruchů, zvýšenému oxidačnímu stresu, tvorbě autoimunitních komplexů a nakonec k atrofii nervu. vlákna.
Zvýšené rizikové faktory pro rozvoj diabetické neuropatie jsou:
- stáří;
- trvání diabetu;
- nekontrolovaná hyperglykémie;
- arteriální hypertenze;
- hyperlipidemie;
- obezita;
- kouření.
Klasifikace
Podle topografie se rozlišuje periferní neuropatie s převažujícím postižením míšních nervů v patologickém procesu a neuropatie autonomní - s poruchou inervace vnitřních orgánů. Podle syndromové klasifikace diabetické neuropatie existují:
I. Generalizovaný syndrom symetrické polyneuropatie:
- Převážně postihující senzorické nervy (senzorická neuropatie)
- Postihuje převážně motorické nervy (motorická neuropatie)
- S kombinovaným poškozením senzorických a motorických nervů (senzomotorická neuropatie)
- Hyperglykemická neuropatie.
II. Syndrom autonomní (autonomní) diabetické neuropatie:
- Kardiovaskulární
- Gastrointestinální
- Urogenitální
- Respirační
- Sudomotor
III. Fokální nebo multifokální syndrom diabetické neuropatie:
- Kraniální neuropatie
- Tunelová neuropatie
- Amyotrofie
- Radikuloneuropatie/plexopatie
- Chronická zánětlivá demyelinizační polyneuropatie (CIDP).
Řada autorů rozlišuje centrální neuropatii a její formy: diabetická encefalopatie (encefalomyelopatie), akutní cerebrovaskulární poruchy (ACD, cévní mozková příhoda), akutní psychické poruchy způsobené metabolickou dekompenzací.
Podle klinické klasifikace, která bere v úvahu projevy diabetické neuropatie, se rozlišuje několik fází procesu:
- Subklinická neuropatie.
- Klinická neuropatie:chronická bolestivá forma, akutní bolestivá forma, nebolestivá forma v kombinaci se sníženou nebo úplnou ztrátou citlivosti
- Fáze pozdních komplikací(neuropatická deformita nohy, diabetická noha atd. ).
Příznaky diabetické neuropatie
Periferní polyneuropatie
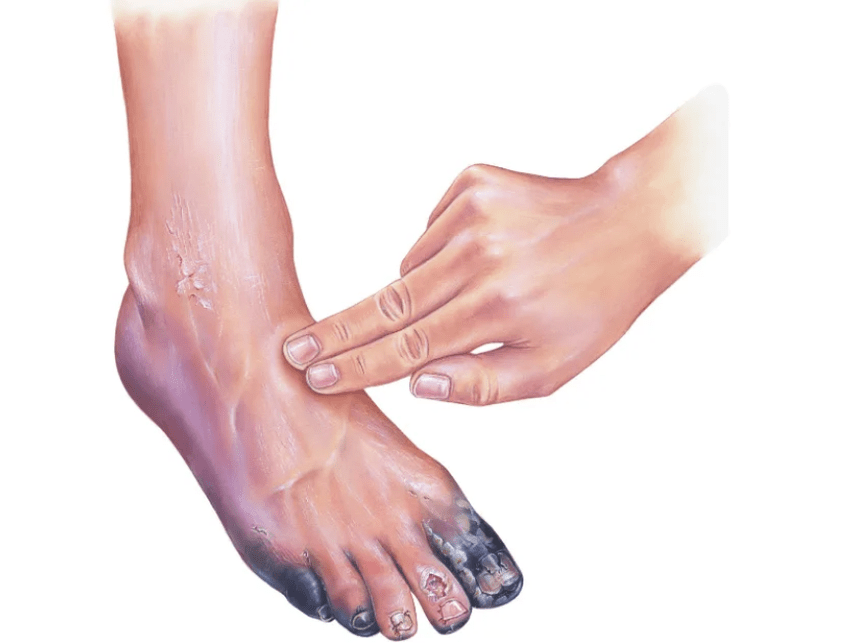
Periferní polyneuropatie je charakterizována rozvojem komplexu motorických a senzorických poruch, které jsou nejvýraznější na končetinách. Diabetická neuropatie se projevuje pálením, necitlivostí a brněním kůže; bolest v prstech a chodidlech, prstech; krátkodobé svalové křeče.
Může se vyvinout necitlivost na teplotní podněty a zvýšená citlivost na dotek, a to i velmi lehký. Tyto příznaky mají tendenci se zhoršovat v noci. Diabetická neuropatie je doprovázena svalovou slabostí, oslabením nebo ztrátou reflexů, což vede ke změnám chůze a špatné koordinaci. Vysilující bolest a parestézie vedou k nespavosti, nechutenství, hubnutí a depresi psychického stavu pacientů – depresi.
Pozdní komplikace periferní diabetické neuropatie mohou zahrnovat vředy na nohou, kladívkové prsty a zhroucené klenby. Periferní polyneuropatie poměrně často předchází neuropatické formě syndromu diabetické nohy.
Autonomní neuropatie
Autonomní diabetická neuropatie se může vyvinout a vyskytovat ve formě kardiovaskulární, gastrointestinální, urogenitální, sudomotorické, respirační a jiné formy, charakterizované dysfunkcí jednotlivých orgánů nebo celých systémů.
Kardiovaskulární forma diabetické neuropatie se může rozvinout již v prvních 3–5 letech diabetes mellitus. Projevuje se klidovou tachykardií, ortostatickou hypotenzí, změnami na EKG (prodloužení QT intervalu), zvýšeným rizikem tiché ischemie a infarktu myokardu.
Gastrointestinální forma diabetické neuropatie je charakterizována chuťovou hypersalivací, esofageální dyskinezí, hlubokými poruchami motoricko-evakuační funkce žaludku (gastroparéza) a rozvojem patologického gastroezofageálního refluxu (dysfagie, pálení žáhy, ezofagitida). U pacientů s diabetes mellitus jsou časté hypoacidní gastritida a žaludeční vředy spojené s Helicobacter pylori; zvýšené riziko dyskineze žlučníku a cholelitiázy. Poškození střev u diabetické neuropatie je doprovázeno poruchou peristaltiky s rozvojem dysbiózy, vodnatým průjmem, steatoreou, zácpou a fekální inkontinencí. Tuková hepatóza je často detekována v játrech.
U urogenitální formy autonomní diabetické neuropatie je narušen tonus močového měchýře a močovodů, což může být doprovázeno retencí moči nebo inkontinencí moči. Pacienti s diabetem jsou náchylní k rozvoji močových infekcí (cystitida, pyelonefritida). Muži si mohou stěžovat na erektilní dysfunkci, zhoršenou bolest inervace varlat; ženy – na vaginální suchost, anorgazmii.
Sudomotorické poruchy u diabetické neuropatie jsou charakterizovány distální hypo- a anhidrózou (snížené pocení nohou a dlaní) s rozvojem kompenzačního centrálního hyperhidrózy, zejména během jídla a v noci. Respirační forma diabetické neuropatie se vyskytuje s epizodami apnoe, hyperventilací a sníženou tvorbou surfaktantu. U diabetické neuropatie se často rozvíjí diplopie, symptomatická hemeralopie, poruchy termoregulace, asymptomatická hypoglykémie, „diabetická kachexie" – progresivní vyčerpání.
Diagnostika
Diagnostický algoritmus závisí na formě diabetické neuropatie. Při úvodní konzultaci je pečlivě analyzována anamnéza a stížnosti na změny v kardiovaskulárním, trávicím, respiračním, urogenitálním a zrakovém systému. U pacientů s diabetickou neuropatií je nutné stanovit hladinu glukózy, inzulínu, C-peptidu a glykosylovaného hemoglobinu v krvi; studium pulsace v periferních tepnách, měření krevního tlaku; provedení vyšetření dolních končetin na přítomnost deformit, plísňových infekcí, kuří oka a mozolů.
Podle projevů se na diagnostice diabetické neuropatie mohou kromě endokrinologa a diabetologa podílet další specialisté - kardiolog, gastroenterolog, neurolog, oftalmolog, podolog. Primární vyšetření kardiovaskulárního systému sestává z provedení EKG, kardiovaskulárních testů (Valsalvův manévr, ortostatický test atd. ), echokardiografie; stanovení hladiny cholesterolu a lipoproteinů.
Neurologické vyšetření pro diabetickou neuropatii zahrnuje elektrofyziologické studie: elektromyografii, elektroneurografii, evokované potenciály. Hodnotí se reflexy a různé typy senzorické citlivosti: hmat pomocí monofilu; vibrace - pomocí ladičky; teplota - dotykem studeného nebo teplého předmětu; bolestivé - brněním kůže tupou stranou jehly; proprioceptivní – pomocí testu stability v Rombergově poloze. Biopsie surálního nervu a biopsie kůže se používají u atypických forem diabetické neuropatie.
Gastroenterologické vyšetření pro diabetickou neuropatii zahrnuje ultrazvuk břišních orgánů, endoskopii, rentgen žaludku, vyšetření průchodu barya tenkým střevem a testy na Helicobacter. Při potížích z močového systému se provádí celkový rozbor moči, ultrazvuk ledvin, močového měchýře (včetně ultrazvuku se stanovením zbytkové moči), cystoskopie, intravenózní urografie, elektromyografie svalů močového měchýře atd.
Léčba diabetické neuropatie
Léčba diabetické neuropatie se provádí postupně a ve fázích. Efektivní terapie diabetické neuropatie není možná bez dosažení kompenzace diabetes mellitus. Za tímto účelem se předepisuje inzulín nebo tabletová antidiabetika, sleduje se hladina glukózy. V rámci integrovaného přístupu k léčbě diabetické neuropatie je nutné vyvinout optimální dietní a pohybový režim, snížit nadměrnou tělesnou hmotnost a udržovat normální hodnoty krevního tlaku.
Při hlavním chodu je indikován příjem neurotropních vitamínů (skupina B), antioxidantů (kyselina alfa-lipoová, vitamín E), mikroprvků (přípravky Mg a Zn). U bolestivé formy diabetické neuropatie je vhodné předepisovat analgetika a antikonvulziva.
Užitečné jsou fyzioterapeutické metody léčby: elektrická nervová stimulace, magnetoterapie, laseroterapie, světelná terapie; akupunktura, cvičební terapie. Diabetická neuropatie vyžaduje obzvláště pečlivou péči o nohy: nošení pohodlné (pokud je to indikováno, ortopedické) obuvi; provádění lékařské pedikúry, koupele nohou, zvlhčování nohou atd. Léčba autonomních forem diabetické neuropatie se provádí s přihlédnutím k rozvinutému syndromu.
Prognóza a prevence
Včasná detekce diabetické neuropatie (jak periferní, tak autonomní) je klíčem k příznivé prognóze a zlepšení kvality života pacientů. Počáteční stadia diabetické neuropatie mohou být reverzibilní dosažením stabilní kompenzace diabetes mellitus. Komplikovaná diabetická neuropatie je hlavním rizikovým faktorem tichého infarktu myokardu, poruch srdečního rytmu a netraumatických amputací dolních končetin.
K prevenci diabetické neuropatie je nutné neustálé sledování hladiny krevního cukru, včasná úprava léčby a pravidelné sledování diabetologem a dalšími odborníky.























